Aortendissektion
Eine Aortendissektion bezeichnet eine Aufspaltung der Wandschichten der Hauptschlagader. Meist geht diese von einem Einriss der inneren Gefäßwand mit nachfolgender Einblutung zwischen die Wandschichten aus. Durch diese Öffnung presst der arterielle Blutdruck das Blut zwischen die wandschichten der Gefäßwand, wo es sich meist in Längsrichtung des Gefäßes weiter ausdehnt und einen künstlichen Raum schafft. Dieser Raum wird im Gegensatz zum ursprünglichen aortalen Flussbett, dem wahren Lumen, als falsches Lumen bezeichnet. Ist dabei die aufsteigende Brustschlagader betroffen, so spricht man von einer Typ A Dissektion (Einteilung nach Stanford). Bei einer Dissektion die hinter dem Abgang der linken Schlüsselbeinarterie beginnt, handelt es sich um eine Typ B Dissektion. Insbesondere letztere fallen in das gefäßchirurgische Behandlungsspektrum. Die zeitliche Einteilung der Aortendissektion erfolgt hinsichtlich der Symptomdauer in eine akute und chronische Verlaufsform.
Als wichtigste Hauptursachen sind die zumeist angeborenen Bindegewebsschwächen (u. a. beim Marfan- oder Ehlers-Danlos-Syndrom) und die degenerative Schädigung der Wand durch Arteriosklerose zu sehen. Seltenere Ursachen sind u. a. Gefäßwandentzündungen (Vaskulitiden) oder durch medizinische Eingriffe verursachte Dissektionen (sog. iatrogene Dissektion, beispielsweise durch Katheteruntersuchungen). Männer erkranken doppelt bis dreimal so häufig wie Frauen. Am häufigsten sind Aortendissektionen bei 50- bis 70-jährigen Patienten. Allerdings sind Patienten mit begünstigenden Faktoren, insbesondere Patienten mit Bindegewebserkrankungen, oft schon im frühen Erwachsenenalter betroffen.
Das Leitsymptom der Aortendissektion ist der starke und plötzlich einsetzende Schmerz. Er wird oft als reißend oder stechend charakterisiert und häufig im Brustbereich oder zwischen den Schulterblättern wahrgenommen. Manche Patienten empfinden den Schmerz als wandernd, was mit dem Fortschreiten der Dissektion entlang des Aortenverlaufs begründet wird. Allerdings kann die Dissektion auch schmerzlos (asymptomatisch) verlaufen. Die weiteren Symptome sind insbesondere abhängig von der Ausdehnung des Wandeinrisses. Hierzu können gehören:
- Schock und Atemnot bei Herzbeteiligung,
- Schmerzen in den betroffenen Extremitäten bei Durchblutungsstörungen der Arme oder Beine,
- Symptome eines Schlaganfalls bei Beteiligung der hirnversorgenden Arterien,
- Bauch- oder Flankenschmerzen bei Durchblutungsstörungen des Darmes oder der Nieren und
- Lähmungen bei Minderversorgung des Rückenmarks.
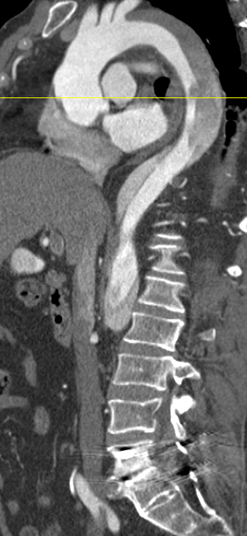
CT bei einer Aortendissektion
Zur Unterscheidung zwischen Stanford A und B Dissektionen dient in der Akutdiagnostik der Ultraschall, welcher gleichzeitig die Beurteilung der Herzklappen ermöglicht. Die Kontrastmittel-gestützte Computertomographie (KM-CT) ist das Mittel der Wahl zur weiteren Diagnosesicherung sowie zur Planung der Therapie. Die KM-CT erlaubt die Darstellung der gesamten Aorta und kann sowohl die Dissektion selbst als auch deren räumliche Beziehung zu den Seitenästen der Aorta abbilden.
Die akute Typ B Dissektion bedarf im Falle einer durch die Dissektion verursachten Organminderdurchblutung und drohender oder stattgehabter Ruptur der Hauptschlagader einer operativen Behandlung. Die endovaskuläre Therapie, die sog. thorakale endovaskuläre Aortenreparatur (TEVAR), stellt hierzu die operative Methode der Wahl dar. Ziel der gefäßchirurgischen Therapie mittels TEVAR ist der Entry-Verschluss, d. h. das Abdichten des Einrisses der Aortenwand mittels einer Endoprothese. Damit wird der Blutfluss zurück in das wahre Lumen gerichtet, womit ein Wiederanlegen von wahrem und falschem Lumen und somit Stabilisierung der Gefäßwand erreicht werden soll. Hierdurch kann oftmals die arterielle Blutversorgung evtl. durch die Dissektion betroffener Organsysteme wiederhergestellt werden. Im Falle der Miteinbeziehung aortaler Seitenäste in die Dissektion kann eine direkte Schienung der betroffenen Arterien mittels Stents durchgeführt werden. Das Fortbestehen eines durchflossenen falschen Lumens kann in einer Erweiterung der Hauptschlagader resultieren, welche unbehandelt in der Ruptur enden kann.
Diese Patienten mit sog. chronisch erweiterter Aortendissektion können heutzutage je nach Begleiterkrankungen entweder einer offen-chirurgischen Therapie oder aber modernen endovaskulären Methoden (sog. gefensterte oder mit Seitenarmen versehene Endoprothesen) zugeführt werden, mit denen sich Erweiterungen der Hauptschlagader behandeln lassen. Komplikationslose Dissektionen werden einer intensivmedizinischen Überwachung mit konsequenter Blutdrucktherapie zugeführt bis die Akutphase von 14 Tagen vergangen ist und sich die Aortenwand stabilisiert hat.
Patienten mit einer Typ A-Dissektion müssen in einer herzchirurgischen Klinik behandelt werden.
