Prävention, Erkennung & Behandlung
Die Viszeralchirurgie ist von der Fachgesellschaft DGAV folgendermaßen definiert: Die Viszeralchirurgie umfasst die Prävention, Erkennung, operative Behandlung und Nachbehandlung von Erkrankungen, Verletzungen und Fehlbildungen innerer Organe unter spezieller Berücksichtigung der gastroenterologischen, endokrinen und onkologischen Chirurgie der Organe und Weichteile sowie der Transplantationschirurgie.
Unsere Klinik hat die volle Weiterbildungsermächtigung für das Gebiet Viszeralchirurgie und spezielle Viszeralchirurgie und ist als zertifiziertes Darmzentrum der Deutschen Krebsgesellschaft ausgewiesen.
Für diesen Behandlungsschwerpunkt sind im Bettenbedarfsplan NRW extra am Klinikum Herford Betten anerkannt und ausgewiesen worden.
Vereinfacht gesagt umfasst die Viszeralchirurgie somit speziellere, oft komplexe Operationen an den Organen des Verdauungstraktes, speziell Krebsoperationen und schwierige Wiederholungseingriffe.
Spezielle Operationen an den Organen des Verdauungstrakts
- Teilentfernung und Rekonstruktion bei Speiseröhrenkrebs
- Zenker-Divertikel Resektion
- Achalasie-Myotomie n. Heller
- Verletzungen der Speiseröhre
- Karzinom-Operation (Gastrektomie, D2-Lymphadenektomie) oder
- 4/5-Magenresektion mit anteiliger Lyphadenektomie D1/D2-Teilentfernung des Magens (Magenresektion nach y-Roux-Prinzip)
- Magenlängsresektion bei GIST-Tumoren
- Magenresektion bei nicht heilenden Magengeschwüren
- Magenschrittmacher-Implantation bei diabetischer Gastroparese (laparoskopische OP)
- Ernährungssonden-Plazierung endoskopisch/laparoskopisch (PEG)
- Akutoperationen bei Entzündungen/Blutungen oder Magengeschwür-Durchbruch/ Ulcusperforation
- Zwerchfellbruch-Operation (Hiatushernie, Fundoplikatio)
Magenkarzinom-Patienten werden vor der Operation besonders sorgfältig untersucht (gestaged), um diejenigen Patienten zu selektieren, die direkt von der alleinigen Operation geheilt werden können oder vor der Operation von einer neoadjuvanten Chemotherapie profitieren, damit die folgende und nur aufgeschobene Operation dann ein besseres Langzeitergebnis mit sich bringt. Die Therapie wird in Zusammenarbeit mit der onkologischen Ambulanz und der Medizinischen Klinik II durchgeführt.
Vor der eigentlichen Therapie wird daher häufig eine Bauchspiegelung (Laparoskopie) und eine Ultraschalluntersuchung des Magens bei einer Magenspiegelung (Endosonografie) durchgeführt. Sehr oberflächliche Magenwandtumore werden im Rendez-vous-Verfahren mit den Gastroenterologen minimal invasiv entfernt. Aufgrund der größeren Zahl von GIST-Tumoren (Bindegewebstumore im Verdauungstrakt) fertigte die Klinik bereits Publikationen, Vorträge und eine Promotionsarbeit an. Die GIST-Tumore werden gesondert immunhistochemisch aufgearbeitet, da eine besonders günstige, nebenwirkungsarme Behandlung im Rezidivfall möglich ist.
Diese Operation bei sog. Refluxkrankheit erfolgt bevorzugt minimal invasiv als Zwerchfellplastik mit Magenmanschettenbildung. In Einzelfällen kommen Netzimplantate zur Anwendung.
Operationen am Dünndarm / Dickdarm
- Tumorchirurgie
- Operationen bei akuter und chronischer Entzündung
- Operationen bei M. Crohn und Colitis ulcerosa
- Siehe Rubrik Crohn/Colitis: z.B. Pouch-Operation
- Dickdarm-Teilentfernung wegen Krebs (Kolon-Karzinom)
Dickdarm-Krebs-Operationen werden organisatorisch alle über das Darmzentrum des Klinikums geplant und durchgeführt. Teilentfernungen des Dickdarms werden bevorzugt minimal invasiv/laparoskopisch durchgeführt. Hierzu dient die übliche MIC-Technik als auch die SILS-Technik (1 Schnitt im Nabel).
- Transanale endoksopische Mikrochirurgie-operation TEM
- Schließmuskelerhaltende Mastdarm-Entfernung mit Verbindung zum After (Pouch) mit partieller oder totaler mesorektaler Exzision
- Mastdarmentfernung mit Stoma-Anlage (abdominoperineale Exstirpation)
- Alle Mastdarm-Krebs-Operationen laufen organisatorisch über das Darmzentrum des Klinikums ab
Im Klinikum Herford werden viele Mastdarmkrebsoperationen durchgeführt. Die Operationen bei Mastdarmkrebs sind stadienabhängig unterteilt in lokale Operationen durch den After (TEM) und in ausgedehnte Operationen mit oder ohne Erhaltung des Schließmuskels.
Bei diesen großen Operationen geht in Abhängigkeit von der Ausdehnung des Tumors der später folgenden Operation eine Strahlenchemotherapie (neoadjuvante Therapie) voraus. Diese Vorbehandlung hat Einfluss auf die Rate der Lokalrezidive.
Die Technik der totalen mesorektalen Excision (TME) hat die Ergebnisse der Rektumchirurgie ganz maßgeblich verbessert. Diese Technik wurde an allen operativen Zentren von Heald schon lange übernommen, da die Ergebnisse signifikant besser waren als zuvor.
Die TME bietet auch Vorteile bei Folgen der Rektumchirurgie, wie Blasenentleerungsstörung und erektile Dysfunktion.
Zur Schließmuskelerhaltung gibt es verschiedene Techniken, wobei die Pouch-Technik einige Vorzüge aufweist.
Besonders tiefe Verbindungen am Mastdarm (coloanale Anastomosen) werden durch den After in sehr spezieller Technik genäht. Dadurch kann auch bei sehr tief gelegenen Mastdarm-Tumoren noch die Kontinenz erhalten werden.
Die TEM-OP dient zur Entfernung breitbasiger Mastdarmpolypen und auch zur Heilung von oberflächlichen Mastdarmkrebs-Befunden (T1-Stadium).
- Leber-Teilentfernung bei Tumoren oder bei Metastasen
- Anatomische Leberteilentfernung bei Lebertumoren (Hemihepatektomie)
- Zentrale Leberresektion (bei Gallengangstumor = Klatskin-Tumore oder HCC)
- Thermoablation (radiofrequenz-induzierte Thermoablation RITA/RFA im OP oder CT-gesteuert)
Vor einer Leber-Operation mit oder ohne vorangegangener Chemotherapie wird grundsätzlich der LiMAx-Test gemacht. Eine Volumen-Funktionsplanung ist bei ausgedehnten Teilentfernungen und/oder potentieller Vorschädigung der Leber essentiell. Die Anpassung des Operationszeitpunktes (z. B. nach Chemotherapie) bzw. der Operationstaktik (PVE, ALPPS, parenchymsparende Resektion) bei kritischer Funktion des funktionellen Restlebervolumens ist durch den LiMAx-Test jederzeit objektivierbar.
Durch verlässliche Volumen- und Funktionsplanung kann die Morbidität und Mortalität in der Leberchirurgie gesenkt werden.
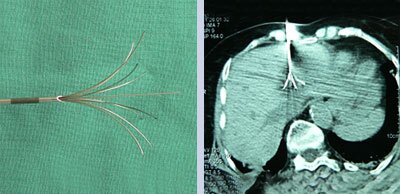
Radiohochfrequenzthermoablation (RFA) von Lebermetastasen
Wenn Metastasen mehrfach vorhanden sind oder der Patient aufgrund anderer Erkrankungen nicht operabel ist, bietet die Radiohochfrequenzablation eine gute Lösung, das Wachstum der Metastase zu behindern oder sogar die Metastase vollständig durch Wärme zu zerstören.
Thermoablationssonde für Radiohochfrequenzthermoablation (RFA) im Ruhezustand
Ausgefahrene Thermoablationssonde zur Erzeugung eines Hitzeballs von ca. 5 cm Durchmesser. Das Bild zeigt die Plazierung in der Leber bei CT-gesteuerter Technik der Radiohochfrequenzthermoablation (RITA) von Lebermetastasen.
- Gallenwegsrekonstruktion
- Galleableitung
- Tumorchirurgie
- Bauchspeicheldrüsenkopf-Entfernung
- Klassische Pankreasresektion nach Kausch-Whipple
- Magenerhaltende Pankreasresektion nach Traverso-Longmire
- Pankreas-Schwanz-Resektion
- Duodenumerhaltende Pankreaskopfresektion nach Beger oder Frey
- Pankreaszysten-Drainage-Operationen
- Drainage-Operationen bei nekrotisierender Bauchspeicheldrüsen-Entzündung
- Entfernung von hormonbildenden Tumoren der Bauchspeicheldrüse
Längst nicht alle diagnostizierte Bauchspeicheldrüsentumore sind operabel. Einer von zehn Bauchspeicheldrüsenkarzinomen wird als operabel eingestuft. Gutartige Bauchspeicheldrüsentumore sind sehr selten, haben allerdings nach Operation eine exzellente Prognose.
- Schilddrüse, z. B. Schilddrüsenkrebs-Operation
- Nebenschilddrüsenentfernung (mit oder ohne Autotransplantation)
- Nebenniere
- Insulinom-Entfernung