Obstruktives Schlaf-Apnoe-Syndrom
Von einer Apnoe spricht man, wenn die Atmung mindestens 10 Sekunden ‚stillsteht‘. Das Wort ‚obstruktiv‘ steht für die Ursache des Atemstillstandes, nämlich einer ‚Verengung der oberen Atemwege (obstruktiv = verengt)‘ Die Ursache hierfür ist v.a. ein Kollaps der Muskulatur im Rachen- und Schlundbereich. Kurze Apnoen treten auch bei Gesunden auf. Bis zu 5 Apnoen pro Stunden gelten daher noch als normal. Wenn die Anzahl der Apnoen deutlich über 5/Stunde liegt, wird die Diagnose eines Schlafapnoesyndroms gestellt.
Das obstruktive Schlaf-Apnoe-Syndrom ist mit Abstand die häufigste Atmungsstörung im Schlaf, ca. 10% aller Menschen leiden daran.
Durch die wiederholten Atemstillstände (oft mehrere hundert Mal pro Nacht) kommt es immer wieder zu Abfällen des Sauerstoffgehaltes im Blut, welche nur durch eine kurze Weckreaktion behoben werden können. Diese werden von den Betroffenen meist nicht bemerkt, führen aber dazu dass der Schlaf ständig gestört und dadurch qualitativ viel schlechter wird.
Die nächtlichen Weckreaktionen führen zu Stressreaktionen im Körper mit erhöhten Blutdruckwerten in der Nacht und am Tage. Tagsüber fühlen sich Betroffene typischerweise oft abgeschlagen und müde. In ausgeprägten Fällen kommt es infolge der Müdigkeit auch zu ungewolltem Einschlafen (Sekundenschlaf), insbesondere in monotonen Situationen. Dieses tritt häufig beim Führen eines Fahrzeugs auf, weshalb sich die Unfallgefahr durch ein unbehandeltes Schlaf-Apnoe-Syndrom stark erhöhen kann.
Welche Therapiemöglichkeiten gibt es?
- Bei leichten Fällen und/oder solchen mit einem Auftreten der Apnoen vorwiegend in Rückenlage können bereits Maßnahmen zur Vermeidung der Rückenlage ausreichen.
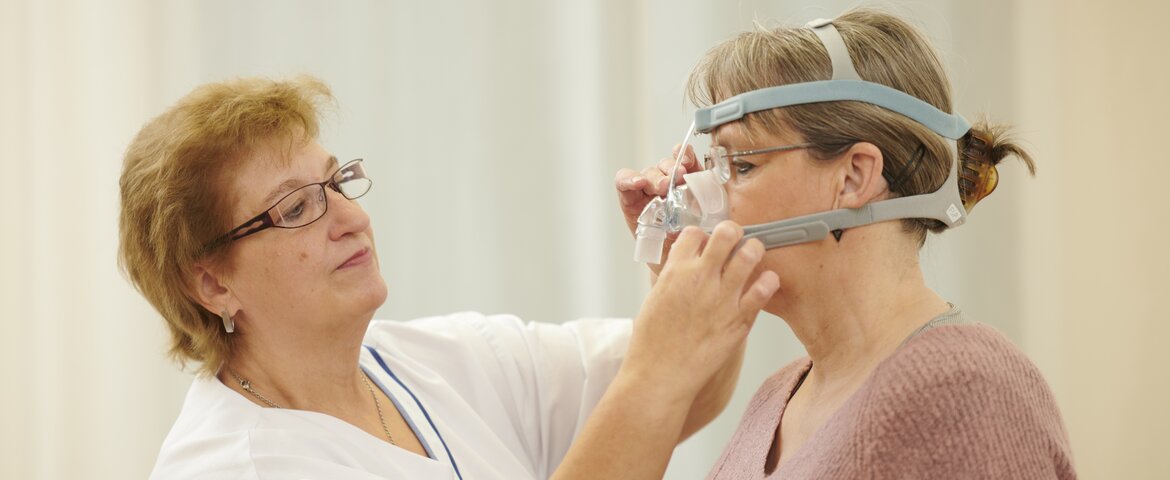
- In schwereren Fällen kommt eine nächtliche Überdrucktherapie (sog. CPAP oder APAP- Therapie = kontinuierlicher positiver Atemwegsdruck) zum Einsatz. Diese erfolgt über eine Nasenmaske oder eine Mund-Nasenmaske und sorgt durch einen leicht erhöhten Luftdruck in den Atemwegen dafür, dass die Rachen- und Schlundmuskulatur nicht kollabieren können. Diese Therapie wird grundsätzlich im Schlaflabor eingeleitet
- Wird eine Therapie mit ‚Maske‘ nicht toleriert und liegt zudem kein allzu schwerer Befund vor, kommt alternativ eine Therapie mit einer Unterkiefer-protrusionsschiene in Frage. Eine solche Schiene wird individuell an das Gebiss angepasst, zum Schlafen in den Mund genommen und sorgt dann dafür, dass der Unterkiefer im Schlaf nicht zurücksinken kann. Hierdurch werden Rachen und Schlund ‚aufgespannt‘ und ein Kollaps der Muskulatur kann meist verhindert werden. Voraussetzung für eine Unterkieferprotrusionsschiene ist ein ausreichend intakter Zahnstatus
- Deutlich seltener kommen auch operative Maßnahmen zur Therapie vor. Auch diese sollten aufgrund des deutlich höheren Risikos nur in Betracht gezogen werden, wenn eine Maskentherapie nicht toleriert wird. Operative Therapien sind z.B. die UPPP-Operation (bei dieser Operation werden das Gaumensegel gerafft und das Zäpfchen im Rachen verkürzt), eine weitere operative Therapiemöglichkeit stellt die Implantation eines Zungengrundschrittmachers dar. Ein solcher Schrittmacher wird nur in speziellen Zentren implantiert. Für weitere Informationen hierzu möchten wir daher an die Zentren verweisen.